從急性病房出院的那一刻,不代表病人已經準備好迎向生活。對中風、骨折等患者來說,急性醫療只是階段性的任務結束,真正的挑戰,是如何在黃金治療期內,爭取最後一哩路的復健,重返家庭與社區。
PAC資源有限 亟待擴及更多服務
健保署在2014年啟動「急性後期整合照護計畫(PAC)」,幫助病人在「黃金治療期」重建功能。健保署2024年統計顯示,9成PAC結案病人之身體動作功能、平衡能力、日常生活功能等整體成效明顯進步;8成以上結案病人可順利回歸門診或居家自行復健;並有效降低90天的再住院率與急診需求。然而10年過去,這條回家之路能接住的病人還是太少。

台灣社區醫院協會理事長朱益宏指出,2023年PAC計畫總預算不到1億元,在健保將近9000億元總額中,幾乎是可忽略的零頭。台灣長照物理治療學會常務理事蘇信昌也指出,目前PAC以中風與骨折患者為主要對象,年收案約1萬人,相較全台每年約10萬名相關患者,比例僅約十分之一,代表還有許多個案沒有進入PAC照護,反映現行制度在收案條件上可能過於嚴格。
 台灣社區醫院協會理事長朱益宏
台灣社區醫院協會理事長朱益宏

台灣長照物理治療學會常務理事蘇信昌
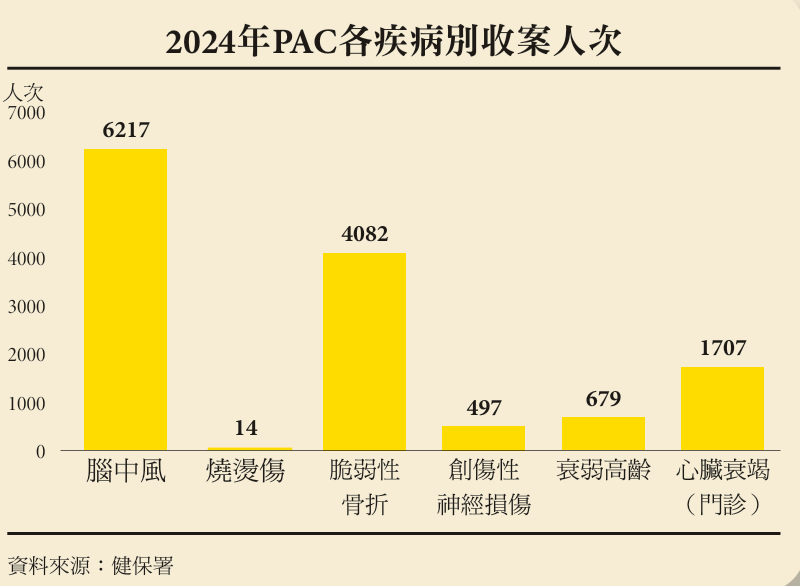
PAC制度有哪些問題?我們綜合居家、社區與醫療院所的觀察,歸納出PAC的3大結構性斷點。
一、空窗期斷點:出現3個月的復健空窗期
目前台灣健保PAC給付,中風個案最長僅12週,遠低於醫界專家評估6個月「黃金治療期」,日本復健治療則可以涵蓋半年。「很多病人剛好開始進步就必須結案。」長照物治學會理事長林佩欣指出,因為現有健保制度,中風進入PAC後,最多就是3個月得結案,所以3到6個月之間會出現空窗期,病人不是錯失恢復功能的機會,就是反覆入院、在醫院間流浪。
 長照物治學會理事長林佩欣
長照物治學會理事長林佩欣
二、轉介斷點:社區案源難取得
PAC強調醫療體系的垂直整合,將急性治療個案從上游醫院轉銜至基層醫院持續復健。然而朱益宏指出,許多上游醫院因轉介獎勵費不足以彌補住院或門診損失,缺乏誘因轉出個案,導致病人僅在大型體系內部轉院,未真正導入社區,違背PAC強化社區服務的初衷。他建議政府應透過醫院評鑑引導PAC真正發揮縱向整合功能,「有社區醫院花大錢設PAC病床,結果1年沒下來幾個病人,只能關床或改成其他用途。」
 嘉義朴子醫院的前瞻復健病房,提供橫跨住院、復健、復能與生活照顧的服務。(圖片來源/朴子醫院)
嘉義朴子醫院的前瞻復健病房,提供橫跨住院、復健、復能與生活照顧的服務。(圖片來源/朴子醫院)
另外,現行制度規定,居家PAC必須由醫院醫師開立處方,才能轉交診所或治療所執行,但目前醫院極少願意釋出處方,造成治療所即便有意願,也難以投入PAC。以治療所來說,目前全台僅高雄六龜的康毅物理治療所投入居家PAC,主因是案源已經難取得,但治療所還需應對健保特約、核銷與申報等複雜流程,承受額外的負擔。
三、服務斷點:日照與居家模式不易發展
即便PAC設計住院、日照、居家3種模式,但實際運作9成都是住院模式。員郭醫院是少數同時操作3種模式的醫療機構,PAC團隊醫師郭亭亞直言,理論上PAC模式選擇應由病情與家庭支持度決定,但在制度不友善的現況下,非住院模式推動困難重重。
 員郭醫院主治醫師郭亭亞
員郭醫院主治醫師郭亭亞
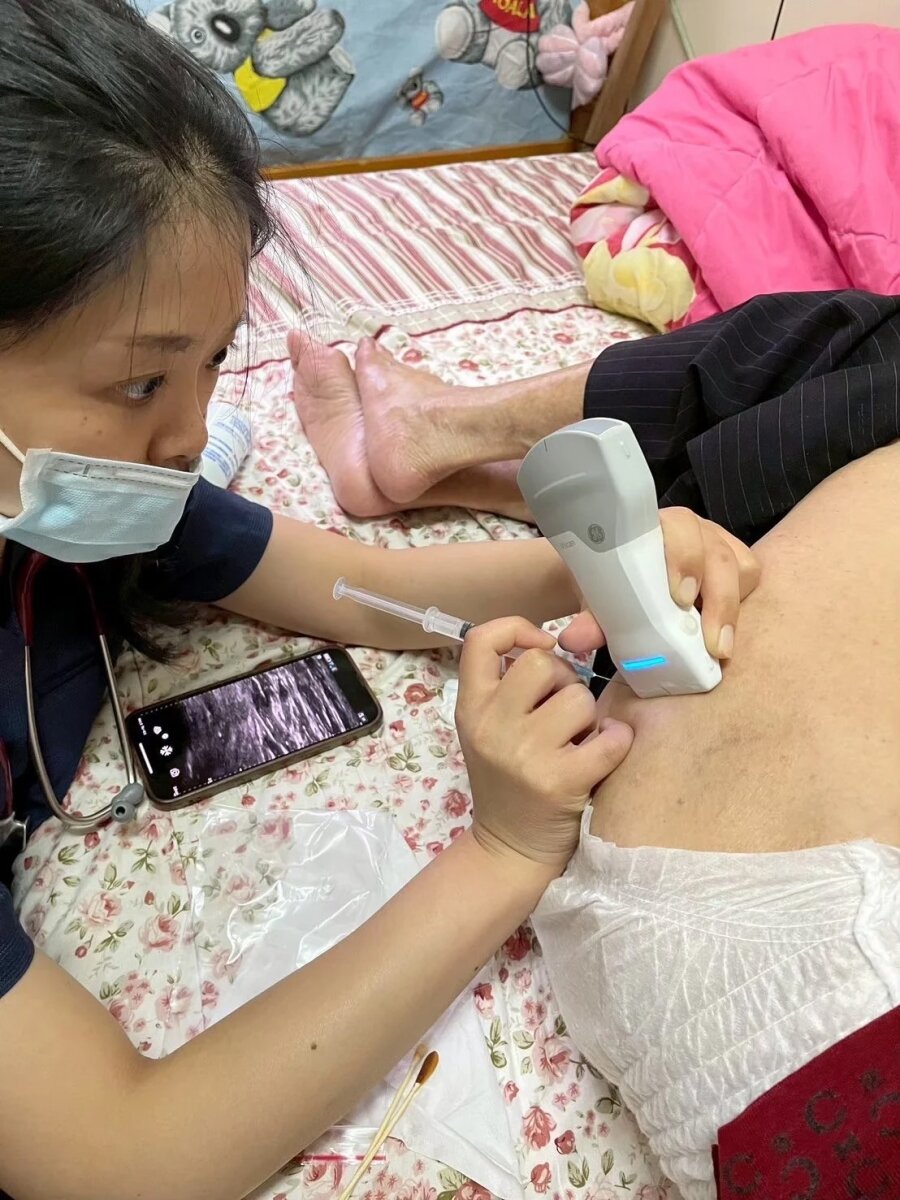 員郭醫院團隊攜帶超音波設備,到個案家中服務。(圖片來源/員郭醫院)
員郭醫院團隊攜帶超音波設備,到個案家中服務。(圖片來源/員郭醫院)
以日照模式為例,最大挑戰是交通,需要每天來回醫院治療,但長照交通不夠用。至於居家PAC,雖是最貼近生活的形式,但醫師與護理師到宅訪視無給付,管路更換也無法申報,只能仰賴醫院義務付出來補足照顧缺口。「社區裡還有很多有潛力做復健的高齡衰弱個案,但PAC規定僅限住院3天以上、出院1個月內的個案,希望未來可以擴大納入,」郭亭亞說。
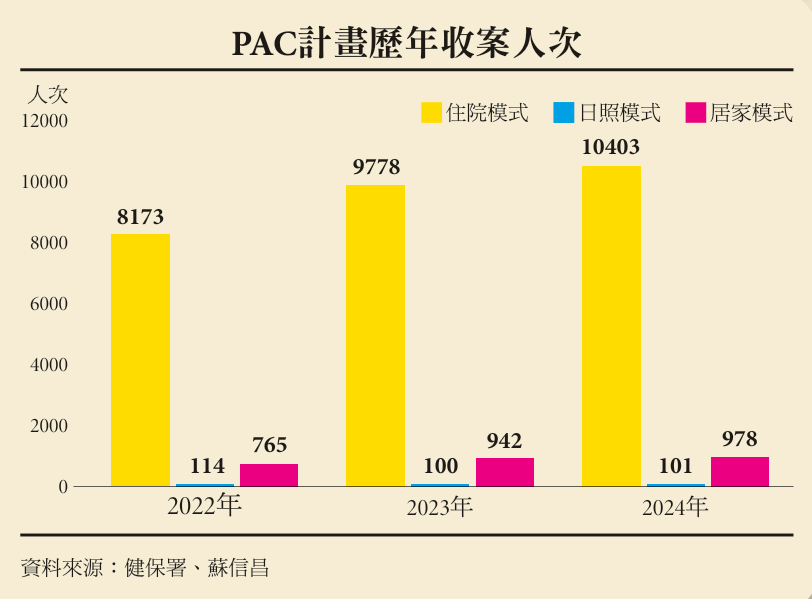
解決PAC與社區斷點 長照3.0規劃中介轉銜機構
面對3大斷點,PAC制度改革勢在必行,正在面臨轉型調整階段,更關鍵的是,未來如何串聯醫療與社區資源,讓照顧之路不中斷?長照3.0正著手補齊這塊拼圖。
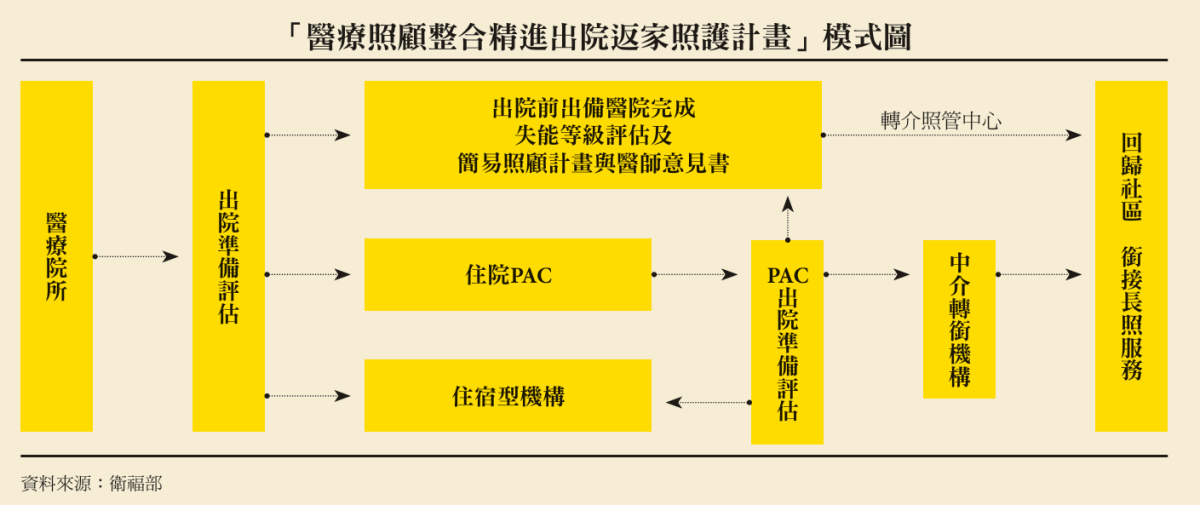
為縮短PAC結束後的照顧空窗期,衛福部正研擬「醫療照顧整合精進出院返家照護計畫」,未來將建立3種PAC出院銜接模式。其一為「中介轉銜機構」,提供短期住宿與生活復能,讓病人不需在病房與家中兩端奔波,而能在一個具備照顧與訓練功能的空間中,順利銜接回家。
衛福部次長呂建德說明,未來將新設返家前的中介機構,規劃以90天為期,針對4類服務對象包含腦中風、創傷性神經損傷、脆弱性骨折與衰弱高齡患者;場域也在評估納入包括住宿機構(老福機構、護理之家、住宿式長照機構等)、治療所、地區醫院等,但仍須討論相關設施標準和可行性,才能確定場域實施的範圍。未來將採論質計酬,鼓勵導入跨團隊復能模式,降低個案的失能等級;費用則採長照基金支應與民眾部分負擔。
 衛福部次長呂建德
衛福部次長呂建德
至於中重度失能且家庭支持不足者,則可選擇轉入住宿機構,由專業團隊提供持續照顧,透過強化醫療巡診團隊與照顧團隊連結,以醫療論人計酬方式加強;第3種則為返回社區,銜接長照復能等長照服務資源。三軌制度預計於今年底前規劃,長照3.0正式上路,建立無縫接軌的照顧體系。
落實長照居家復能 高雄市強化專業服務比例
除了PAC的整合和轉銜,長照2.0大力推動的復能模式也是長照服務的關鍵,支持長輩重建自立生活。中華民國物理治療師公會全聯會行銷長黃劭瑋指出,復能並非單純的肢體訓練,而是著重於生活目標的實現。從床上翻身、走到廚房、出門買菜、參與社交,背後都需要跨專業團隊合作,針對個案能力、環境與資源整體規劃。「復能思維必須從醫療導向轉向生活導向。」
 中華民國物理治療師公會全聯會行銷長黃劭瑋
中華民國物理治療師公會全聯會行銷長黃劭瑋
根據現行規定,符合長照資格的個案可申請「C碼」居家復能,由治療師、營養師、護理師、藥師、社工師、醫師等提供上下床、如廁、移位等生活訓練,協助長者重建自立、減少依賴。然而實際執行上,成效不如預期。
 治療師到日照中心裡做復能評估。(圖片來源/彰化縣政府)
治療師到日照中心裡做復能評估。(圖片來源/彰化縣政府)
2024年全國長照使用人次逾55萬,照顧服務(B碼)佔39.5萬人次,專業服務(C碼)僅8.5萬人,占比約15%。中華民國職能治療師公會全聯會副秘書長謝彥緯指出,民眾對復能仍停留在傳統復健印象,加上制度將照顧與專業服務綁在同一包錢,導致家庭普遍傾向選擇能立刻替代照顧人力的服務,壓縮專業介入空間。
 中華民國職能治療師公會全聯會副秘書長謝彥緯
中華民國職能治療師公會全聯會副秘書長謝彥緯
高雄市是少數制度性推動長照居家復能的縣市之一。謝彥緯說明,市府明訂照顧與專業服務經費比例為7:3,並將「專業服務核定率」納入A單位評鑑,要求85%以上新案須搭配專業介入,帶動2024年C碼使用人次突破2.2萬,占全國四分之一。此外,透過標準化個管師訓練手冊與復能品質回訓機制,從制度、管理到現場執行逐步建立推動路徑。
此外,現行制度規定,同一目標最多提供12次服務,重新申請需間隔90天。原設計意在鼓勵個案自主練習,但實務上常淪為復能計畫的空窗期,尤其對有多重功能需求的個案不利;再加上治療師等專業指導僅有1次,家屬與照服員難以掌握操作技巧。對此,呂建德坦言,當初制度設計源自歐洲經驗,未必適用台灣,將檢討放寬間隔限制與增加指導次數,讓復能更貼近本土照顧現場。
重返生活另一條路 復能型日照新樣貌
在居家復能制度仍待強化的同時,亦有社區日照機構另闢蹊徑,走出實踐復能精神的新路線。以愛迪樂東湖國小日照為例,便將復能視為核心理念。負責人、職能治療師鍾孟修強調,復能的本質不是單純的練站練走,而是協助長輩釐清行動背後的目標,是想去便利商店買東西,還是為了和朋友下棋?當目標明確,便可依個案狀況選擇達成方式,將選擇權交給長輩。
 愛迪樂健康促進團隊執行長鍾孟修
愛迪樂健康促進團隊執行長鍾孟修
在愛迪樂,從每日早晚的坐站訓練,到融合社區與校園資源的多元活動,每位長者都能依自己節奏與興趣參與其中。目前中心已有6位長者接受個別復能介入,有人透過訓練緩解膝蓋不適,也有人則提升認知與行動穩定度,降低跌倒風險。這樣的復能型日照模式,突破日照作為「托老所」的想像,不僅提升身體功能,也回應生活化復能與照顧文化轉型的趨勢。
 日照中心的長輩完成復能任務,可獲得虛擬的紙幣,用於兌換物品。(圖片來源/謝彥緯)
日照中心的長輩完成復能任務,可獲得虛擬的紙幣,用於兌換物品。(圖片來源/謝彥緯)
不過,目前長照專業復能給付僅限於居家場域,長照機構若要推動復能須自負人力與設備成本。對於日照中心推動復能照顧的制度困境,呂建德表示,為鼓勵復能導向服務,未來將設計日照復能獎勵,評估日照中心是否成功讓個案失能等級改善,並給予額外獎勵金,同時也鼓勵增加復能模組的特色日照中心,作為日照中心的創新方案,目前正設計作法細節。
 日照中心設置懸吊復健設備,訓練長輩行走能力。(圖片來源/謝彥緯)
日照中心設置懸吊復健設備,訓練長輩行走能力。(圖片來源/謝彥緯)
串聯復健與復能 打造社區照顧協奏曲
整合PAC與長照復能服務,根本目標在於減少失能惡化,進而避免後續需耗費更多醫療及長照資源的狀況。蘇信昌說,長照的最終目標應是實現「短照」,對於可逆或部分可逆的失能,透過復健使其恢復;對於不可逆的失能,則透過復能維持其功能不退化。而從病房出院,中間需要長出復健與復能服務,個案才能順利回歸生活。蘇信昌也表示,真正的整合照顧,需要由個案管理師串聯PAC、出院準備與長照服務,才能貫穿整段照顧歷程。
復健、復能不是分開的政策作法,而是走向新時代的全人照顧哲學。從照顧現場的經驗可見,需要以生活為目標、以專業整合為核心、以個案自主為價值。唯有跨越制度限制並信任照顧現場的創新力量,台灣才可能實踐以人為本、以生活為導向的照顧藍圖。
更多精彩內容,敬請參閱第38期創新照顧雜誌
喜歡這篇文章嗎?加入會員即可收藏文章、產品及供應商




