文/侯俐安、戴淨妍
長照3.0新制元旦上路,行政院核定公布《長期照顧十年計畫3.0》內容,將是一場牽動未來十年台灣照顧體系、社區關係、勞動市場、財政結構、產業轉型的關鍵工程,台灣準備好了嗎?
過去長照2.0在服務量能交出成績單,但制度問題浮現:如何在老化過程中延緩失能、維持健康,避免長照需求持續膨脹;對中重度失能者的支持仍不完整,住宿機構發展受限;醫療與照顧銜接不順;智慧照顧推動進度緩慢;第一線人力持續流失;支撐體系運轉的財源如何永續發展等。這些問題,並非單純的執行落差,而是制度設計已經走到必須正面重整的臨界點。
 表一、長照3.0相關新制三階段實施內容(資料來源:衛福部長照司,製表:侯俐安)
表一、長照3.0相關新制三階段實施內容(資料來源:衛福部長照司,製表:侯俐安)
未來破百萬的長照需求 啟動全面改造工程
衛福部推估,2026年至2035年間, 失能人口將從2026年92.29萬人,成長至 2035年129.59萬人,增加37.3萬人,成長率達40%。長照3.0試圖從過往以量能擴張為主的發展路徑,轉向品質提升與醫照整合,給付內容調整與科技導入同步推進。
長照 3.0 訂定「健康老化、在地安老、安寧善終」三大願景,並將聚焦健康促進、醫照整合、積極復能、提升機構量能、強化家庭支持、導入智慧照顧、落實安寧善終、人力專業發展等八大目標,啟動全面改造照顧體系工程。
今年元旦起,長照服務給付對象已新增兩類,分別是「全年齡失智且失能者」、「評估期間符合衛福部健保署公告之『急性後期整合照護計畫(PAC)』收案對象,且符合長照需要2級以上」,預估將有74.5萬人受惠。
新制首重於醫療銜接長照服務,長照司也公布「出院準備銜接長照服務草案」,廣徵各界意見,讓住院患者於出院準備及急性後期整合照顧得以銜接長照服務;健保署提出「復健病房試辦計畫」,將在北中南東4家醫院試辦,銜接患者急性治療後的黃金復健期。
住宿式服務機構使用者補助方案,將從每年12萬元提高至18萬元。對於機構資源不足區,將增設平價床。為降低照顧者負擔、強化家庭支持,衛福部擬修訂小規模多機能服務中心設置標準,從一家最多9床加倍至18床。
然而,理想很豐滿、現實很骨感,眾多新制面臨的關卡,第一步將是人力是否足夠?資源能否整合?當政府補助額度增加時,財務結構是否禁得住挑戰?更重要的是,台灣真的提出足以因應高齡浪潮的國家整體戰略了嗎?本文將從國家級戰略、盤點與整合、人力續航力與財政永續性四大面向,解析長照3.0上路後浮現的核心挑戰,以及產業與實務端提出的關鍵建議。
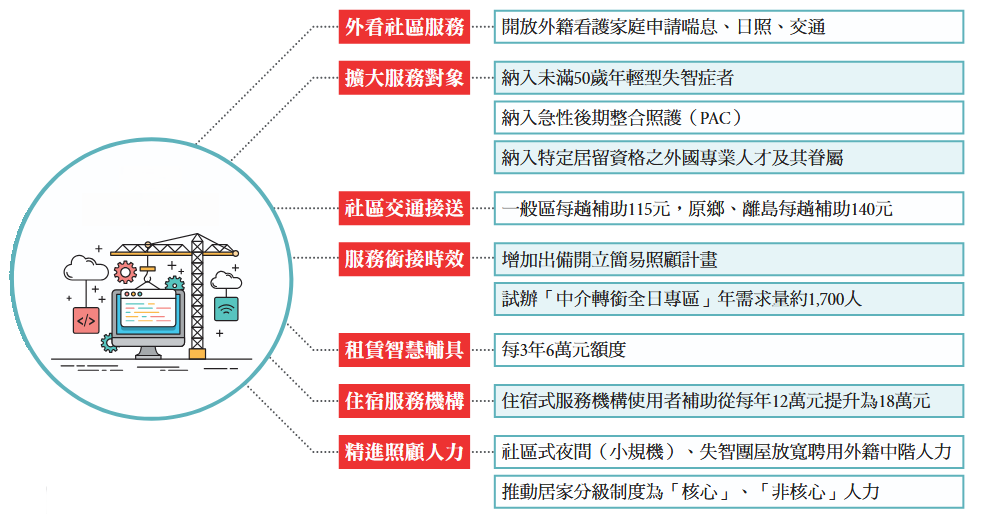
表二、長照3.0新制(資料來源:衛福部長照司,製表:侯俐安)
挑戰一:國家級戰略的前瞻性:高齡政策制度須更明確化
長照3.0首要挑戰在於國家整體的戰略布局是否具備前瞻性與穩定性,高齡化問題絕非單一部會的責任,而是需要跨部會的系統性協作。
長照3.0雖提出八大目標與多項改革方向,但至今仍缺乏清楚的治理路線圖:誰主責?誰協調?各項制度推動時程為何?在部會各自推進下,高齡政策尚未真正升級為跨部會、跨系統的國家戰略。
借鏡日本 長照不只是衛福部的事
PwC家事及高齡權益服務主持會計師蔡晏潭指出,日本面對高齡化,並未將長照視為單一社會福利政策,而是由厚生勞動省與國土交通省等部會共同承擔。
他以高齡居住政策為例,日本將高齡照顧需求細分為九大類型,並於2010年推出「附服務高齡者住宅」作為應急解方,介於居家與長照機構之間,具備24小時安全看視、法規相對彈性、建置成本低等特性,成功補足住宿型機構成長過慢、成本過高的缺口。
反觀台灣,目前高齡住宿選擇仍高度兩極化,僅有長照機構與養生村兩端,缺乏中間層次的制度設計,導致家庭在失能初期往往無所適從。
蔡晏潭直言,長照3.0八大目標,「只在衛福部都得不到答案。」若高齡政策始終停留在衛福部長照體系內部修補,終將無法承接未來十年的需求成長。

政策規劃時程與透明度應提升
除了制度架構本身,政策治理同樣是長照3.0面臨的關鍵考驗。台灣居家服務策略聯盟理事長涂心寧指出,長照3.0雖勾勒出改革方向,卻缺乏明確的時間表與階段目標,讓第一線執行者與產業端難以預期政策走向。
相較之下,日本長照制度採取介護保險制度,「三年一小修、五年一大修」的明確滾動式檢討時間,讓產業與專業人力得以提前調整投資與轉型方向。涂心寧直言,政策若長期處於隨時可能修正的狀態,反而會削弱社會的安定感,讓醫療與長照體系陷入觀望。
挑戰二:盤點整合的總工程:資源、資訊縱橫連結
長照3.0將醫照整合列為核心目標,但在實務現場,從醫院出院準備、急性後期照護(PAC),到居家、日照與住宿服務,各系統仍各自運作,資訊斷裂、角色模糊。高雄市長照機構聯合協會榮譽理事長林文雄認為,台灣現況最大的挑戰不在課程或服務內容,而在制度與資源布建錯位。目前醫療與長照仍是兩套系統,個別關注治療與照顧。
醫照整合 彼此鴻溝需聯防
佳醫長照社團法人負責人蘇秀鑾說明,目前復健復能的推動場域仍以醫院為主,長照端的住宿與社區式機構,因面臨人力短缺、照顧能力問題,當醫療端下轉至長照機構,長照機構能否接住個案,並有足夠整合團隊推動復能成為挑戰。蘇秀鑾表示,醫療機構往往將長照機構當成「基層單位」,而非「同夥戰友」,雙方鴻溝難以合作。他建議,醫療端、照護端二者間需建立聯防、共照系統通道。
一粒麥子社福基金會副執行長張竣傑指出,長照2.0時期,醫療與長照的銜接始終未能真正落實,以醫師意見書為例,文件往往只作為行政附件,無時轉化為長照個管可用的照顧判斷依據,也難以回饋醫療端後續照護成效。
他也認為,醫療和長照整合,社區的照顧和醫事專業協作需要完整的資訊平台串聯,才能達到「以人為本」的最佳服務效果。

機構相互排擠 需資源盤整
資源分配同樣是長照體系的結構性問題。蘇秀鑾指出,目前住宿型長照機構中,約有兩至三成住民其實具備返家或轉至日照,卻因家庭條件允許、制度誘因不足,而長期留在機構內。結果不僅排擠了真正需要中重度照護的個案,也加重整體財務與人力負擔。
蘇秀鑾認為,國家必須進行全國性的資源盤點與重整,重新建立清楚的分配與整合邏輯,讓PAC、日照、居服與住宿機構各自回到合適角色。透過政策誘導,落實「輕症回社區、重症留機構」。
「長照3.0有多元服務管理,但當責整合有缺口。」嘉義市社會工作師公會理事長林玉琴說,長照3.0訂定20項以上推行策略,分屬中央和地方不同單位,在服務提供面,亦有不同職責的個案管理制度,卻未同步建立清楚的當責主體,且多聚焦庶務協調與行政管理。

挑戰三:人力續航的困境:多管齊下提出人力解方
長照3.0八大目標都牽涉人力,卻各有瓶頸。
立委林月琴與居盟等數個民間團體去年底舉辦記者會,呼籲全面檢討長照給支付標準,合理工時與勞動保障,避免長照3.0「一上路就跛腳」;居盟則建議修改「長期照顧服務法」將給支付調整原則入法,建立「定期檢討、物價連動」機制,終結長照給支付制度困境,從根本解決人力補充問題。
新制缺人執行 引進外籍難解文化分歧
盤點新制,衛福部希望擴大夜間照顧與緊急服務,但現在制度存在的既有困境就是夜班人力不足、年輕照服員不願值夜班、夜間事件頻繁(走失、跌倒、急救),卻沒有夜間加給支撐。衛福部提出的解方之一是擴大外籍中階技術人力進入小規機與失智團屋,但在第一線,本國籍與外籍文化差異卻面臨溝通落差。
台灣活力老化推展協會理事長、前立委吳玉琴指出,台灣不能只停留在「引進多少人」,而必須建立完整的移民與教育銜接制度,搭配語言培訓與實務訓練,並透過留用契約提高穩定度,否則只會不斷重演「來得快、走得也快」的循環。
賴添福建議,對於已在住宿型機構服務多年、熟悉照顧流程的移工,應透過認證機制轉任中階人力,而非全面開放、卻缺乏配套,反而拉高管理與品質風險。
「人才流失來自制度設計不良,」張竣傑表示,整體長照人力政策缺乏大戰略思維,任由片段、零碎的政策引導,導致「有人才、缺人力」,雖有取得相關資格者,但並未投入長照服務職場,尤其照顧、老福相關科系畢業生投入照顧服務意願低。

挑戰四:財務永續的發展:稅收與保險的辯論
長照預算已破千億,遠高於長照2.0時期的支出規模;但與此同時,支撐長照基金的收入來源,卻正同步承受不確定性風險。
賴添福指出,長照基金高度仰賴房地合一稅,但在房市管控與交易量下滑下,該稅收已出現約兩成衰退。偏偏長照3.0又規畫調升住宿機構補助,從現行每人每年12萬元提高至18萬元,支出結構明顯膨脹。依其估算,僅2026年長照相關支出,年增率就可能高達24.38%,在收入未同步擴張的情況下,基金恐陷入「寅吃卯糧」結構性困境。
這也凸顯長照財源設計的根本問題:以景氣循環高度敏感的稅收作為長期照顧的主要支柱,本身就存在制度風險。當房市好時,基金充裕;當景氣反轉,卻可能正好碰上高齡人口快速增加、照顧需求暴衝,形成結構性配置問題。
對於如何「開源」?吳玉琴指出,現行營業稅率5%在國際比較下仍有調整空間,若能作為專款專用財源,可提升長照基金穩定性;另也可參考WHO建議,透過菸、酒、含糖飲料等「健康捐」,將健康風險與照顧成本部分內部化。
然而,當稅收工具逐漸逼近政治與社會接受度的天花板,台灣終究必須正視一個更核心的問題:長照究竟是一項完全由政府負擔的社會福利,還是一種需要全民分攤風險的社會保險?
賴添福強調,長照支出具有高度可預測性與長期性,從財務工程角度來看,更接近保險制度的特性。若能引入具社會保險精神的長照保險制,透過制度化費率設計與世代分攤機制,不僅可降低單一稅源波動風險,也能讓財務規劃更具可預期性。但他也坦言,保險制並非萬靈丹,費率設計、公平性與政治共識,都是必須跨越的門檻。

長照產業關鍵數字
歷經長照2.0的快速擴張期,台灣走向長照3.0的關鍵轉折點。從居家、社區到住宿服務的消長,多元服務跨域推展。長照體系由「擴張期」轉向「重組期」,迎接新的照顧產業輪廓。
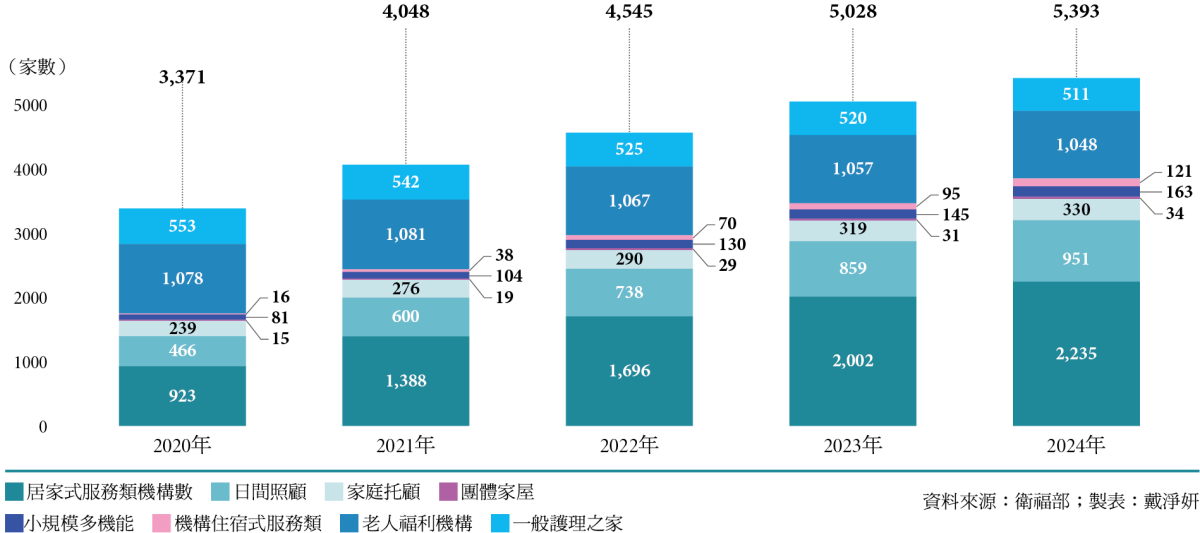
長照機構量體快速擴張 一對多照顧正在成形
台灣長照體系中,居家式服務是撐起整體服務成長的主要引擎;社區式服務量體以日間照顧為成長來源,但擴張速度在近兩年放緩;而剛需的住宿式服務,則因建置成本高、人力招募困難、營運門檻高等因素,緩步前進。整體而言,長照服務正由早期的快速擴張階段,逐步轉向服務型態重組與品質提升的新階段。
長照基金帳面寬裕 風險正在累積
從2020年到2024年,長照基金實際收入由536億元成長至1,304億元,支出則由419億元增加至775億元,基金年終餘額累積至2,038億元,帳面上看似寬裕,然而,隨著2025年起房地合一稅與菸稅成長趨緩,勢必影響長照基金收入。陽明交通大學衛生福利研究所教授李玉春說明,長照3.0支出年成長率可能介於8.9% 至23.1%,但收入年增率僅約2.1%至2.4%。意味未來一旦擴大給付對象、提高服務強度或納入更多專業與整合型服務,現行財源設計恐難以支撐。
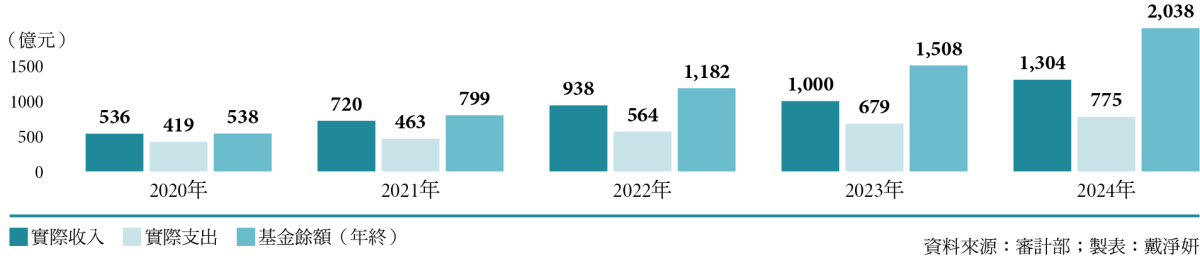
完整專題請見:
https://www.ankecare.com/articles/hottopics/2026-01-18-18-37-16
參加1/28【照顧產業發展趨勢論壇 – 長照 3.0 新時代】:
更多精彩內容,敬請參閱第41期創新照顧雜誌
喜歡這篇文章嗎?加入會員即可收藏文章、產品及供應商




